ORGANIZZAZIONE
Aprile 2026

Perché l’innovazione clinica fallisce nella gestione della cronicità?
Il Servizio Sanitario Nazionale si trova oggi davanti a un paradosso: dispone di linee guida solide, innovazioni terapeutiche efficaci e tecnologie avanzate mai come prima eppure, nella gestione delle patologie croniche, gli esiti non migliorano con la velocità attesa. Si tratta di un problema organizzativo: il diabete rappresenta un caso concreto ed emblematico di discrepanza tra eccellenza clinica e difficoltà esecutiva. Rappresenta, infatti, una delle principali sfide per la sanità pubblica, non solo per la sua crescente diffusione, ma per la complessità clinica, organizzativa e sociale che lo caratterizza.
Storicamente, la gestione del paziente diabetico è stata spesso influenzata da un approccio riduttivo, centrato prevalentemente sul controllo dei parametri glicemici. Questo orientamento ha contribuito a generare bias clinici e organizzativi, generando inoltre il rischio di trascurare la natura sistemica del diabete stesso, le sue interconnessioni cardio-reno-metaboliche, l’impatto psicologico e sociale, nonché le differenze individuali che condizionano l’aderenza e gli esiti delle cure. Superare l’approccio settoriale richiede quindi un cambio di paradigma: dall’attenzione esclusiva al dato clinico, e poi alla costruzione di un percorso integrato, personalizzato e multidisciplinare patient centered. Scenario in cui si colloca l’esigenza di sviluppare un PDTA (Percorso Diagnostico Terapeutico Assistenziale) inteso come strumento operativo capace di tradurre le linee guida in processi concreti, misurabili e adattabili ai diversi contesti organizzativi. Un modello che coniughi rigore clinico e sostenibilità gestionale, ponendo al centro il paziente e i suoi caregiver.
Se il diabete accelera, anche i sistemi di cura devono farlo
Nella cronicità, infatti, il vero divario è tra competenze cliniche e sistematizzazione nella pratica quotidiana delle stesse, determinando molta evidenza, ma esiti disomogenei. Il diabete è tra le patologie croniche più studiate e regolamentate. Le raccomandazioni cliniche sono chiare, gli standard di cura consolidati, le opzioni terapeutiche in continua evoluzione. Farmaci di nuova generazione, strumenti digitali, programmi di screening e prevenzione sono ormai parte del panorama sanitario. Eppure, il sistema continua a registrare:
In Italia, inoltre, la spesa sanitaria attribuibile al diabete è stimata intorno a 11,2 miliardi di euro nel 2024, circa il 10% della spesa sanitaria complessiva, e si associa a un incremento della spesa pubblica per farmaci che nel 2023 ha superato 1,45 miliardi di euro, il 5,6% della spesa farmaceutica totale.
L’impatto economico riguarda anche direttamente i pazienti. Secondo dati ISTAT-IBDO, oltre il 40% delle persone con diabete riferisce difficoltà economiche connesse alla gestione della patologia, anche dei familiari e dei caregiver. In questa prospettiva, alcune stime aggiornate suggeriscono che il costo complessivo del diabete nel SSN possa avvicinarsi ai 40 miliardi di euro l’anno.
Questo significa che il problema non è solo clinico, ma di architettura del percorso di cura. Le linee guida definiscono il “cosa”. Molto più raramente i macrosistemi organizzativi progettano con rigore il “come”.
Dalle linee guida al superamento dell’execution gap
Le organizzazioni sanitarie sono spesso molto competenti nel definire standard e raccomandazioni, molto meno nel trasformarli in processi operativi coerenti, misurabili e sostenibili. Il modello clinico e operativo di gestione del paziente diabetico implementato nei Centri Diabetologici dell’Ordine di Malta nasce dalla necessità di colmare uno dei principali limiti dei percorsi di cura tradizionali: la distanza tra raccomandazioni teoriche, cliniche e scientifiche, e la reale capacità di implementazione nei contesti organizzativi.
Nella gestione della cronicità questo divario si manifesta in modo ricorrente:
Il risultato è una coesistenza paradossale tra eccellenza teorica e discontinuità operativa.
Molti PDTA esistono formalmente, ma funzionano come documenti di riferimento più che come veri sistemi di guida operativa e di gestione. Standard of care e raccomandazioni sono spesso impeccabili sul piano scientifico, ma difficili da applicare quando si scontrano con vincoli di risorse, tempi, accessi e frammentazione territoriale. Per chiudere questo execution gap non basta aggiornare ulteriormente la teoria clinica, ma è necessario riprogettare il modello operativo in funzione della stessa. Il network dei Centri Diabetologici dell’Ordine di Malta ha recentemente affrontato questa sfida, partendo da una domanda chiara: “Quali modifiche organizzative sono necessarie per rendere realmente applicabili gli standard già esistenti?”
L’intervento non ha riguardato l’adozione di un documento teorico, ma la traduzione dei contenuti clinici ampiamente codificati nelle linee guida nazionali e internazionali in un percorso operativo concreto, mediante la messa in relazione degli aspetti clinici e organizzativi, degli standard of care e dei processi.
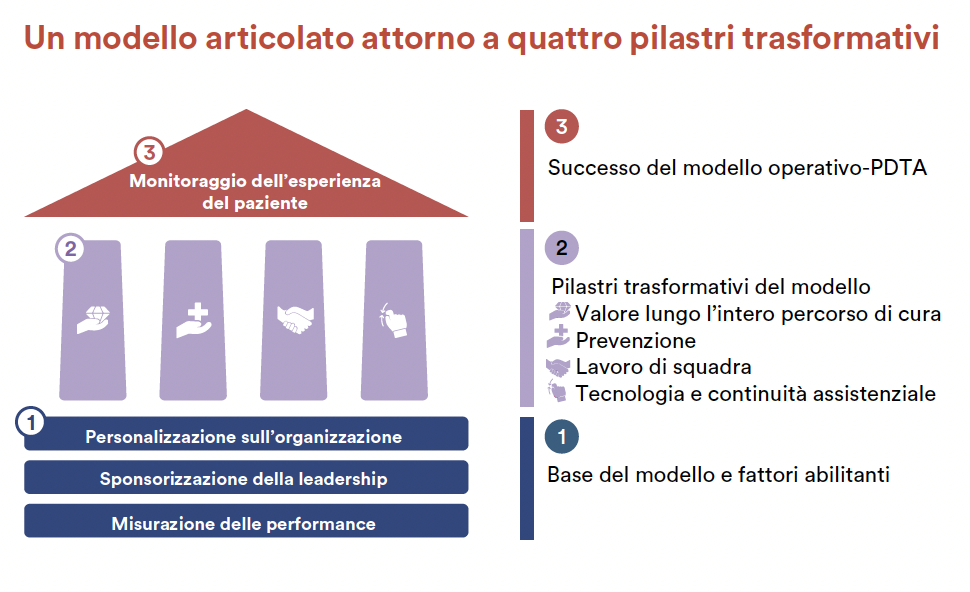
Un nuovo modello di cura strutturato attorno a 4 pilastri trasformativi
Prima di progettare il cambiamento, è stata ricostruita la realtà operativa: “Come si svolge effettivamente il percorso del paziente?”. L’analisi ha integrato indicatori quantitativi, interviste, osservazione diretta dei flussi e revisione documentale, da cui sono emersi elementi ricorrenti:
La prima lezione è stata chiara: non si può progettare un modello efficace partendo dall’”ideale”, bisogna partire dal “reale”. Il passo successivo ha riguardato la trasformazione delle raccomandazioni cliniche in processi concreti. Il Modello Operativo–PDTA è stato perciò articolato attorno a quattro pilastri tra loro sinergici, che trasformano la gestione del diabete in un percorso proattivo, integrato e misurabile.
Dalla formalizzazione al cambiamento culturale: i primi risultati
A poche settimane dal lancio del modello, nel centro di Roma Togliatti sono state avviate iniziative organizzative, tra le quali:
Il passaggio più rilevante è stato trasformare il percorso in uno strumento di governo. Indicatori clinici e organizzativi sono stati integrati nel modello per monitorare:
Il PDTA è diventato un dispositivo dinamico, capace di rendere visibile ciò che accade realmente e di orientare il miglioramento continuo. Da documento “da scaffale” a sistema operativo.
Un modello scalabile e applicabile alle patologie croniche
Seppure indotti a immaginare che la principale barriera riscontrata potesse essere la resistenza dei clinici, l’esperienza ha evidenziato come fosse invece l’inerzia organizzativa a determinare un ostacolo: flussi storicizzati, agende non integrate, responsabilità implicite, sistemi informativi non allineati. Anche professionisti motivati e competenti operano con difficoltà, se l’architettura organizzativa non li sostiene. Questo elemento è cruciale in una fase storica in cui l’innovazione terapeutica accelera. Nuove terapie e tecnologie possono generare valore solo se il sistema è in grado di assorbirle e renderle routine. Senza un modello operativo coerente, l’innovazione resta sottoutilizzata.
L’esperienza suggerisce, invece, un metodo trasferibile oltre il diabete grazie al metodo che si propone come obiettivo il superamento dell’inerzia organizzativa. Cinque principi emergono con chiarezza:
Questo approccio è applicabile a tutte le patologie croniche caratterizzate da lunga traiettoria clinica, multidisciplinarità e crescente innovazione.
L’aumento della cronicità, la pressione sui bilanci pubblici e l’accelerazione dell’innovazione terapeutica rendono la riprogettazione organizzativa una priorità strategica. Le organizzazioni sanitarie investono molto in farmaci, tecnologie e aggiornamento clinico. Molto meno nella progettazione dei modelli operativi e nei percorsi dei pazienti. Eppure è proprio l’architettura organizzativa a determinare se l’innovazione si tradurrà in valore. La sostenibilità della cronicità non dipenderà solo dalla scoperta di nuove terapie, ma dalla capacità delle organizzazioni di progettare sistemi che le rendano effettivamente accessibili, integrate e monitorabili.
L’eccellenza clinica è condizione necessaria. L’architettura organizzativa è condizione decisiva. Finché non affronteremo con la stessa attenzione entrambe le dimensioni, il divario tra progresso scientifico e risultati reali continuerà a persistere.
Alessandra Catozzella - Managing Director & Partner, Boston Consulting Group. Alessandra Di Flaviani - Responsabile Sanitario del Centro Diabetologico Roma Togliatti, Associazione dei Cavalieri Italiani del Sovrano Militare Ordine di Malta. Ben Horner - Managing Director & Partner, Boston Consulting Group. Daniela Poli - Partner, Boston Consulting Group. Edoardo Bellomo - Direttore Generale, Associazione dei Cavalieri Italiani del Sovrano Militare Ordine di Malta. Imma Ottaiano - Consultant, Boston Consulting Group. Lorenzo Positano - Managing Director & Partner, Boston Consulting Group. Nicola Napoli - Professore Ordinario di Endocrinologia, Direttore Patologie osteo-metaboliche e della tiroide, Membro Comitato Scientifico, Direttore Unità di Ricerca Endocrinologia e Diabetologia - Università Campus Bio-Medico di Roma, Fondazione Policlinico Universitario Campus Biomedico. Tommasangelo Petitti - Direttore Sanitario Associazione dei Cavalieri Italiani del Sovrano Militare Ordine di Malta; Professore Associato in Igiene – Università Campus BioMedico di Roma. Stefano Cazzaniga - Managing Director & Partner, Boston Consulting Group. Vincenzo Cimino - Medico Specialista in Endocrinologia e Malattie del Metabolismo dell’Ospedale Fatebenefratelli Oftalmico. Maria Lucia Leone - Consultant, Boston Consulting Group.
Con il contributo non condizionato di Novo Nordisk.